Il virus del nilo o West Nile si sta diffondendo sempre di più in Italia, si manifesta anche con una semplice febbre, nel dubbio è necessario sapere come fare un'assistenza adeguata al malato ed in sicurezza.
La malattia è endemica ed epidemica, l'estate 2018 ha visto tanti casi, troppi e molti evolvono in encefaliti gravi che portano al decesso, l'ultimo bollettino riporta 255 casi da giugno, nelle città.
Il virus del Nilo (WNV) è un virus ad RNA a singolo filamento, situato all'interno del genere Flavirus della famiglia Flaviviridae.
Gli anziani sono i soggetti più a rischio, spesso hanno malattie croniche che li rende più deboli e suscettibili al virus; il periodo di incubazione varia fra i 2 e i 15 giorni a volte arriva fino a 21, una persona contagiata su 4 sviluppa i sintomi della malattia.
I sintomi sono:
- febbre moderata
- malessere generalizzato,
- anoressia, nausea,
- cefalea (mal di testa).
- La situazione simil influenzale può anche progredire con:
- dolore oculare,
- mal di schiena,
- mialgie (dolori muscolari),
- artralgie,
- tosse,
- eruzioni cutanee,
- linfadenopatia e dispnea (difficoltà a respirare).
- Ci può anche essere una forma di tipo gastrointestinale. In questo caso il quadro clinico è dominato da nausea, vomito e diarrea.
Sintomi tutti simil influenzali e quindi in molti casi passano inosservati.
Come si manifestano i casi con gravi sintomi neurologici che portano al decesso?
Wikipedia riporta:
In meno del 15% dei casi, di solito nei soggetti anziani e in quelli più deboli, possono verificarsi alcune gravi complicazioni neurologiche quali meningiteasettica, encefalite oppure meningoencefalite.
I sintomi più comunemente riportati da pazienti ospedalizzati con disturbi neurologici sono: febbre elevata, marcata cefalea, estrema debolezza, paralisi flaccida, modificazione dello stato mentale con alterato stato di coscienza, confusione mentale, disorientamento, tremori, convulsioni, stupore e coma.
Tra le alterazioni neurologiche sono anche state registrate atassia, disturbi di tipo extrapiramidale, anormalità dei nervi cranici, mielite, neurite ottica, poliradiculite, e crisi convulsive di tipo epilettiforme. Una minoranza di pazienti manifesta anche eruzioni maculopapulari o morbilliformi sul tronco, collo, arti superiori ed inferiori.
La terapia?
La malattia non può essere eradicata, deve essere fatta la sola terapia di supporto per evitare la disidratazione o contenere i sintomi, nelle situazioni con interessamento encefalico si può arrivare al ricovero in terapia intensiva con la respirazione assistita.
Dove si trova il virus?
La presenza del virus è rilevata in tantissimi animali, mammiferi, uccelli, rettili, anfibi, siano essi migratori o stanziali come la nota gazza ladra.

Gazza ladra (pica pica)
Le zanzare sono i vettori della malattia e le zanzare che più frequentemente si infettano e trasmettono la malattia sono quelle della specie Culex (zanzare tipiche dell'emisfero boreale).
Come mai non siamo tutti infetti?
La domanda sorge spontanea, se il virus può essere trovato su moltissime specie animali e la zanzara più diffusa nell' emisfero nord può trasportare la malattia dovremmo essere tutti contagiati, ma non è così.
Questo perchè è vero che si può essere contagiati, presentare i sintomi, ma non tutti i malati, siano essi persone o animali, sviluppano un numero elevato di virus a sufficienza per contagiare le zanzare e farle diventare vettori inconsapevoli della malattia.
Diffusione:
In Europa l'Italia presenta il maggior numero di casi, per cui facilmente ci potremmo trovare ad assistere un malato in ospedale o al domicilio, dobbiamo ricordarci che il virus ha un andamento endemico ed epidemico.
Endemico perchè il virus non può essere eradicato, ma se le persone non sviluppano una quantità di virus da infettare le zanzare, resterà localizzato negli ospiti.
Epidemico, perchè ad un certo punto se ci sono ospiti con un numero elevato di virus le zanzare diventano vettori e trasmettono la malattia.
Le prime epidemie sono state osservate nel 1994 in Algeria, nel 1996 in Romania e nel 1999 a New York, il virus è diffuso in tutto il mondo ma nel 2012 negli Stati Uniti ha provocato l'epidemia più grave con oltre 200 decessi.
Il problema va affrontato con serietà, il virus è un sorvegliato speciale dato che interessa sia persone che animali ed ha un bollettino regolare sulle sue rilevazioni.
I dati aggiornati al 22 agosto sono:
Da giugno sono stati segnalati 255 casi umani confermati di infezione da West Nile Virus (WNV), di questi 103 si sono manifestati nella forma neuro-invasiva (34 in Veneto di cui 1 segnalato dalla Regione Friuli Venezia Giulia in un residente ricoverato a Trieste ma che ha soggiornato in Provincia di Venezia, 62 EmiliaRomagna, 2 Lombardia, 3 Piemonte, 2 Sardegna) di cui 10 deceduti (3 in Veneto, 7 in EmiliaRomagna), 112 casi come febbre confermata (35 Emilia-Romagna, 73 Veneto, 2 Lombardia, 2 Veneto) e 40 casi identificati in donatore di sangue (21 Emilia-Romagna, 9 Veneto, 5 Piemonte, 3 Lombardia, 2 Friuli Venezia Giulia). Sono stati segnalati 3 casi di Usutu virus (1 Veneto, 2 Emilia-Romagna).
Per vedere gli aggiornamenti bisettimanali vedi il sito dell'Isituto Superiore di Sanità Bollettini West Nile
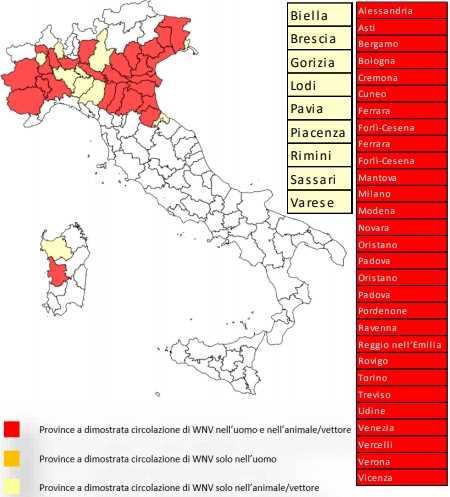
Province con dimostrata circolazione di WNV in vettori, animali e uomo (donatori asintomatici, febbri e casi neuroinvasivi confermati), tratto dal Bollettino del 24 agosto 2018.
Cosa fare quando si assiste un malato?
L'assistenza è molto diversa a seconda della gravità dei sintomi e varia da un contesto familiare dove c'è una sintomatologia simil influenzare ad un contesto di rianimazione dove il paziente è intubato.
Gli obiettivi potranno quindi essere molto diversi fra loro, il medico deve essere chiamato per una diagnosi mirata e la terapia di supporto adatta alla persona. Nella migliore delle ipotesi potrebbero essere le raccomandazioni di una classica influenza.
Monitorare l'andamento della malattia è necessario per rilevare tempestivamente sintomi di un aggravamento per interessamento neurologico.
Rimuovere i potenziali vettori dall'ambiente, sia esso il domicilio o l'ospedale le indicazioni ministeriali e di buon senso richiedono l'eliminazione dei vettori che possono trasportare la malattia.
Evitare la trasmissione accidentale in assenza di vettore, come infermieri siamo a rischio di contatto ematico per punture accidentali, l'esposizione occupazionale è un rischio.
Valutare anche le altre possibili vie di esposizione come la trasfusione, il trapianto, in utero (transplacentare) e con il latte materno.
La rete nazionale di sorveglianza del West Nile è molto fitta e fa controlli regolari sia sugli uccelli selvatici e sulle zanzare per vedere che la presenza del virus sia contenuta e valutare quando sia necessario agire.
Sitografia:
- https://it.wikipedia.org/wiki/Virus_del_Nilo_occidentale
- http://www.epicentro.iss.it/problemi/westNile/epid.asp
- http://www.epicentro.iss.it/problemi/westNile/documentazioneItalia.asp
- http://www.trovanorme.salute.gov.it/norme/renderNormsanPdf?anno=2018&codLeg=65084&parte=1%20&serie=null
- http://www.izsler.it/izs_bs/allegati/828/1_a_Lelli.pdf
- https://it.wikipedia.org/wiki/Pica_pica
- http://www.salute.gov.it/portale/salute/p1_5.jsp?lingua=italiano&id=232&area=Malattie_trasmesse_da_vettori
- Ultime notizie sul West Nile


