Lesioni da pressione stadio I e II, osservando le immagini... e dopo?
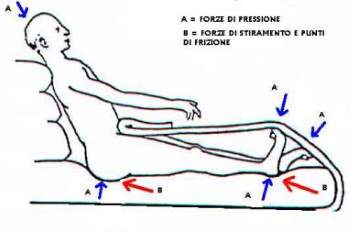
Le lesioni da pressione (LDP) stadio I e II sono fra le più importanti che dobbiamo osservare sui nostri assistiti, perchè in alcuni casi possono regredire.
Ancora più importante è il fatto che possiamo identificare se esistono dei fattori scatenanti tipici del target di pazienti che seguiamo o dell'assistenza che mettiamo in pratica e quindi consentirci di creare strategie mirate con risultati tangibili.
Registrati per leggere il seguito …