Il processo d’assistenza infermieristica rappresenta l’approccio mentale ed operativo che caratterizza il lavoro dell’infermiere ed è il metodo della disciplina infermieristica.
L'assistenza infermieristica è l'uso del giudizio clinico nell'erogazione delle cure rivolte ai pazienti per: identificare, prevenire, trattare, valutare i problemi salute potenziali e reali della persona, della famiglia, e della comunità.
La storia della moderna scienza infermieristica
Determinante nello sviluppo del processo infermieristico fu l'opera di Florence Nightingale, che contribuì a definire nuovi livelli di assistenza con l'utilizzo del metodo scientifico.
Florence Nightingale posò la prima pietra per la creazione della professione infermieristica, con i principi riassunti nel libro "Notes of Nursing" (per approfondire leggi "le teoriche del nursing").
Ad oggi, l'agire dell'infermiere viene normato dal DM 739/94 e dalla legge 251/2000, i documenti principali che definiscono il profilo professionale dell’infermiere.
Quando l’infermiere gestisce il paziente ha la necessità di avere una guida predefinita che sia comune a tutti ma anche flessibile con il fine di garantire la migliore assistenza possibile.
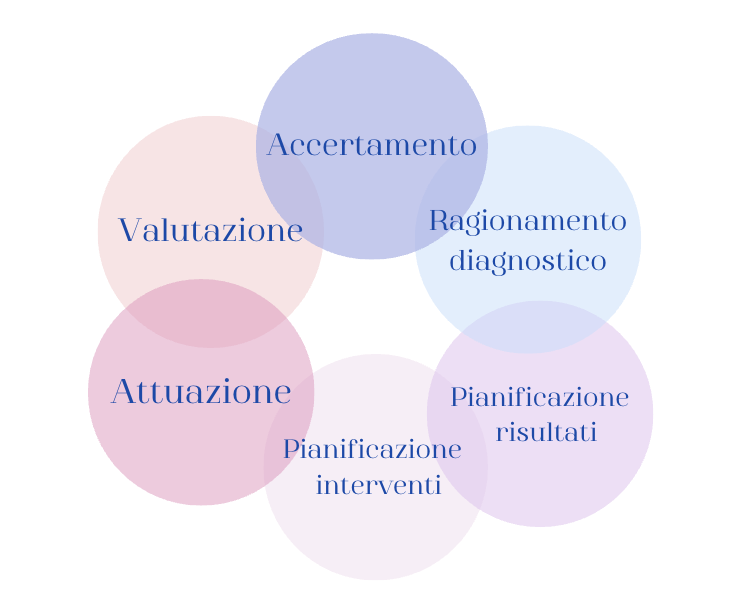
Il processo di assistenza infermieristica deve essere inteso come un processo circolare non lineare, in cui le fasi sono concatenate tra loro.
Le sei fasi del processo sono:
- Accertamento
- Ragionamento diagnostico
- Pianificazione dei risultati
- Pianificazione degli interventi
- Attuazione
- Valutazione
1. Accertamento
L’accertamento è una delle fasi più sostanziose del processo d’assistenza e prevede la raccolta sistematica dei dati rilevanti del paziente con lo scopo di acquisire un quadro complessivo delle sue condizioni.
Successivamente, si evidenziano le risposte dell’assistito alla malattia, i problemi ad essa determinati e le sue risorse. Si effettua con lo scopo di capire qual è il quadro generale delle condizioni cliniche nei primi momenti in cui ci veniamo in contatto con il paziente (accertamento iniziale).
Poi l'accertamento continua focalizzandosi su uno specifico aspetto dell’assistenza che si manifesta problematico con uno o più dati disfunzionali.
I dati raccolti dall’infermiere sono di due diverse tipologie: soggettivi (sintomi) percezioni, pensieri, convinzioni, solo il paziente può riferirli e oggettivi (segni) derivanti da osservazioni dirette.
Per identificare le condizioni di rischio (dolore, rischio caduta, rischio LDP..) bisogna eseguire un accertamento mirato consultando precedenti dati di laboratorio, referti diagnostici, questionari e scale di valutazione.
Per riuscire a raccogliere accuratamente i dati bisogna effettuare in primo luogo l’osservazione del paziente usando abilmente i sensi. L’intervista è importante per cogliere i dati soggettivi e disfunzionali strutturando un colloquio con la persona e/o familiari.
Per facilitare la comunicazione è bene ricordarsi la tecnica SOLER:
- S sit or stand (posizionarsi alla stessa altezza dell’assistito);
- O open posture (evitare di incrociare braccia mani o gambe);
- L lean forward (sporgersi in avanti per dare un senso di comprensione e vicinanza);
- E eye contact (mantenere un adeguato contatto visivo);
- R relax (rilassarsi e concentrarsi su cosa ci vuole comunicare l’assistito).
Infine, si effettua l’esame fisico in cui si osserva obiettivamente la struttura e la funzionalità di tutti gli apparati generalmente in 4 fasi:
- Ispezione: osservazione minuziosa del corpo del paziente, dimensioni, forma, strutture corporee alterate, cute, pupille, lesioni evidenti;
- Palpazione: superficiale (può essere utilizzata dall’infermiere) o profonda (più tipica del medico);
- Percussione: ha lo scopo di discriminare i tessuti sottostanti alla base del suono che generano alla loro percussione (pieno o cavo, presenza di aria o liquidi);
- Auscultazione: attraverso il fonendoscopio es. bpm, borbotti intestinali, rumori respiratori.
Una volta che si hanno i dati bisogna assicurarsi che sia validi, veritieri e completi; senza trarre conclusioni affrettate e cercando di togliere al massimo potenziali preconcetti e pregiudizi.
Una volta validati, i dati vengono organizzati secondo gli 11 modelli di Marjory Gordon approfonditi nell’articolo “teoriche del nursing”.
2. Ragionamento diagnostico
Il ragionamento diagnostico è un’attività intellettuale svolta dall’ infermiere, definito da Lynda Juall Carpenito come:
“Giudizio clinico riguardante le risposte della persona, famiglia o comunità a problemi di salute/processi vitali reali o potenziali.La diagnosi inf.ca costituisce la base sulla quale decidere gli interventi infermieristici finalizzati a conseguire dei risultati di cui l’infermiere ha la responsabilità.”
Negli anni ’50 si è cercato di giungere ad una classificazione delle diagnosi infermieristiche, con lo scopo di dare agli infermieri di tutto il mondo un linguaggio comune. L'associazione NANDA (North American Nurses Diagnosis Association), fondata nel 1982, è stata la prima che ha formulato le diagnosi infermieristiche.
Le diagnosi infermieristiche si suddividono in tre macro categorie: reali, potenziali e a sindrome.
- Le diagnosi reali sussistono quando c’è la manifestazione del problema e sono formate da: problema (titolo della diagnosi), causa (fattori correlati) e i segni/sintomi (caratteristiche definenti).
- Le diagnosi di rischio sono definite dal problema e dalla causa ma non dalle caratteristiche definenti perchè essendo diagnosi potenziali non hanno ancora manifestato i segni e i sintomi caratteristici del problema.
- Infine, le diagnosi a sindrome come la sindrome da deficit nella cura di sé o la sindrome da immobilizzazione, vengono utilizzate solo in alcuni casi specifici e complessi. Infatti, per poter aprire queste diagnosi devono essere considerate valide tutte le diagnosi che sono al loro interno, sia reali che di rischio, tutte associate ad una medesima condizione. Solitamente è una diagnsi che si utilizza in caso ad esempio di pazienti gravi in terapia intensiva (sindrome da immobilizzazione) o anziani con importanti compromissioni fisiche o neurologiche che ne impediscono le ADL (sindrome da deficit nella cura di sè).
3. Pianificazione dei risultati
In questa fase vengono concordati gli obbiettivi assistenziali da portare a termine con il paziente. Pertanto gli obbiettivi devono essere: pertinenti, precisi, realizzabili e misurabili (sia nel tempo che nello spazio).
Per scrivere l’obbiettivo è utile chiedersi: “cosa desidero per il mio paziente?.
Dopo aver formulato l’obiettivo, l’infermiere definisce gli indicatori cioè le condizioni o comportamenti concreti, osservabili che possono essere utilizzati per valutare se l’obietto formulato in fase di pianificazione è stato raggiunto o meno.
L’indicatore deve essere coerente con l‘obiettivo e oggettivo infatti quando è possibile vengono utilizzate le scale di valutazione, segni e sintomi o i dati oggettivi spesso interni all'obbiettivo stesso.
4. Pianificazione degli interventi
Gli interventi che l’infermiere pianifica devono: cercare di correggere e/o migliorare la causa del problema, essere in linea con i principi etici, rispettosi delle preferenze e dei valori del paziente, adattati in base alle sue risorse e basati su evidenze scientifiche.
Utilizzando le risorse nel miglior modo possibile al fine di aiutare la persona a raggiungere i risultati attesi.
5. Attuazione
La fase dell’attuazione prevedere di attuare il piano stabilito dall’infermiere ed la fase più “concreta” e visibile a tutti.
Di fondamentale importanza è documentare gli interventi eseguiti nella cartella informatizzata o cartacea perchè se un dato non viene registrato è come se non ci fosse, come se non fosse mai stato fato nulla.
6. Valutazione
L'ultima fase è quella della valutazione, un’attività pianificata e continua con la quale si formula un giudizio in riferimento a criteri predefiniti (indicatori) e grazie alla quale, in base all’esito, possiamo vedere se sono stati raggiunti i criteri.
Essendo un processo circolare e non lineare la valutazione è continua e ci sono alcune domande da ripetersi all’infinito come:
- Le condizioni del paziente sono migliorate, peggiorate o stazionarie?
- Le diagnosi infermieristiche erano accurate?
- Le necessità del paziente sono state soddisfatte?
- Il paziente ha raggiunto l’obiettivo precedentemente documentato nel piano di assistenza? • Quali interventi infermieristici dovrei correggere o interrompere?
- Dovrei rivedere le priorità dei miei interventi?
In sisntesi:
Possiamo quindi affermare che il processo di nursing è una serie di azioni, pensieri, e riflessioni, eseguita per raggiungere determinati obiettivi rivolti verso il benessere del paziente e fornire la necessaria e qualificata assistenza in base alla situazione con lo scopo di consentire all’utente di recuperare il proprio benessere o contribuire alla sua qualità di vita.
Bibliografia:
- Carpenito Lynda Juall, Diagnosi Infermieristiche, Casa Editrice Ambrosiana
- Negrisolo Adriana, Infermieristica generale e clinica di base, McGraw-Hill • Sparks Sheila M., Taylor Cyntyia M.,
- Mauale per le Diagnosi Infermieristiche, EdiSES