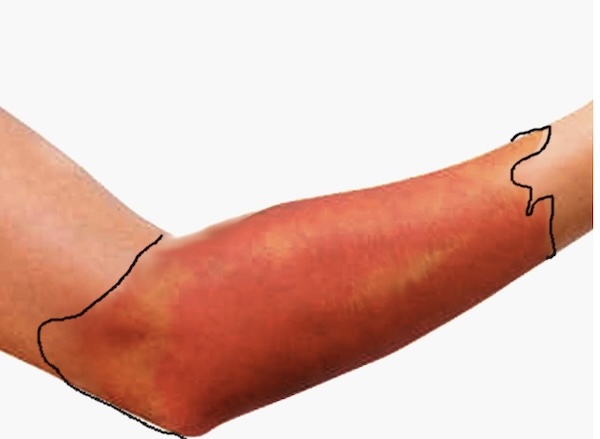
L'erisipela è un'infezione cutanea che interessa lo strato dermico della pelle, ma può estendersi anche ai vasi linfatici cutanei superficiali. È caratterizzata da un'area di eritema ben delimitata, sollevata e che spesso colpisce le estremità inferiori, con il viso come secondo sito più comunemente colpito.
L'erisipela è un infezione cutanea molto seria che richiede un trattamento medico per essere risolta, come infermieri ci possiamo trovare ad assistere pazienti con erisipela una patologia che può avere tempi lunghi di guarigione, per questo vi ripropongo la traduzione del documento pubblicato su PubMed dal titolo "Erysipelas" di Youstina Michael e Nadia M. Shaukat, pubblicato nell'agosto 2023.
L'erisipela è anche chiamata "Fuoco di Sant'Antonio" a causa della sua intensa eruzione cutanea infuocata. La sua diagnosi può sovrapporsi alla cellulite e spesso non è possibile fare una diagnosi definitiva.
La cellulite ha bordi mal definiti e si sviluppa più lentamente, mentre l'erisipela ha bordi meglio definiti e uno sviluppo più rapido. L'erisipela può essere grave ma raramente fatale. Ha una risposta rapida e favorevole agli antibiotici. Le complicazioni locali sono più comuni delle complicazioni sistemiche.
La causa più comune sono gli streptococchi del gruppo A.
Eziologia
L'infezione primaria scatenante coinvolge gli streptococchi. La maggior parte delle infezioni facciali sono dovute allo streptococco di gruppo A, mentre lo streptococco non di gruppo A coinvolge maggiormente le estremità inferiori. In uno studio prospettico in Norvegia, i ricercatori hanno concluso che gli streptococchi beta-emolitici erano la causa principale della cellulite facciale. [1]
Nei neonati, lo streptococco di gruppo B è la causa principale dell'erisipela postpartum. L'erisipela inizia con rotture della pelle e porta all'inoculazione dei batteri scatenanti. Incisioni chirurgiche, punture di insetti, ulcere da stasi e stasi venosa sono tra i numerosi portali di ingresso. Inoltre, l'erisipela facciale può essere causata da una recente infezione nel passaggio nasofaringeo.
Ci sono poche prove a sostegno del fatto che lo stafilococco svolga un ruolo nell'erisipela. [2]
I fattori di rischio per l'erisipela includono quanto segue:
- Asportazione della vena safena per bypass
- Edema linfatico (fattore di rischio maggiore)
- Ostruzione linfatica
- Fistola artero-venosa
- Stato post-operatorio (ad esempio mastectomia)
- Sindrome nefrosica
- Stato immunodepresso
- Epidemiologia
La maggior parte degli studi epidemiologici sull'erisipela sono stati condotti in diversi contesti ospedalieri in diversi paesi. L'erisipela può colpire persone di tutte le fasce d'età, razze e sesso.
Alcuni studi hanno dimostrato che l'erisipela è più comune nelle donne. L'incidenza dell'erisipela è diminuita dallo sviluppo degli antibiotici e dal miglioramento delle condizioni igieniche. L'erisipela può colpire tutte le fasce d'età, ma è più comune nelle fasce estreme. [3]
Fisiopatologia
L'infezione cutanea si diffonde attraverso una rottura della pelle, invadendo direttamente il sistema linfatico e causando l'erisipela. Punture di insetti, ulcere da stasi, incisioni chirurgiche e insufficienza venosa sono state segnalate come portali di ingresso alla pelle.
Alcuni fattori di rischio che predispongono le persone a sviluppare l'erisipela sono obesità, linfedema, piede d'atleta, ulcere alle gambe, eczema, uso di droghe per via endovenosa, diabete scarsamente controllato e malattie del fegato.
È stata segnalata anche un'erisipela ricorrente, con l'infezione che in genere si ripresenta nello stesso sito. [4]
Istopatologia
Questa istopatologia rivelerà una significativa dilatazione vascolare, edema dermico e invasione di batteri nei vasi linfatici e nel tessuto connettivo. L'invasione dei vasi sanguigni è rara.
Storia e caratteristiche fisiche
L'erisipela rimane una diagnosi clinica ed è importante valutare un paziente per qualsiasi trauma cutaneo recente o faringite. I pazienti spesso manifestano sintomi sistemici, come malessere, febbre e brividi 48 ore prima dell'insorgenza della lesione cutanea.
È stato ben descritto che l'erisipela si presenta come un'area di eritema cutaneo nettamente delimitata con bordi rialzati. Spesso, i pazienti lamentano bruciore, dolorabilità e prurito nel sito. Una malattia più grave può presentarsi con vescicole, bolle e persino necrosi franca.
La posizione dell'infiammazione è molto importante. Nell'erisipela degli arti inferiori, si raccomanda di esaminare gli spazi interdigitali delle dita dei piedi per fessure, desquamazione o macerazione.
Rossore e gonfiore che coinvolgono un'articolazione dovrebbero far sorgere il sospetto di altri processi patologici più gravi come l'artrite settica.
Valutazione
Non sono richiesti esami di laboratorio per la diagnosi di erisipela. Leucocitosi, VES elevata e proteina C-reattiva sono comuni ma non cambieranno la gestione o il piano di trattamento per la maggior parte degli individui altrimenti sani.
Le emocolture hanno una bassa resa e non vengono ottenute di routine; tuttavia, prendere in considerazione analisi del sangue e coltura nel paziente immunocompromesso e dall'aspetto malato.
Inoltre, prendere in considerazione un esame approfondito nei pazienti che potrebbero essere tossicodipendenti per via endovenosa, pazienti con valvole cardiache protesiche e quelli con altri dispositivi intravascolari. I pazienti settici richiederanno un esame completo e la rianimazione.
Trattamento / Gestione
Gli antibiotici contro gli streptococchi devono essere iniziati quando si sospetta l'erisipela. La penicillina in monoterapia rimane l'antibiotico di prima linea utilizzato per il trattamento dell'erisipela. La copertura contro l'MRSA è controversa.
Le linee guida del 2014 dell'Infectious Diseases Society of America (IDSA) per la diagnosi e la gestione delle infezioni della pelle e dei tessuti molli [5] raccomandano la copertura contro lo Staphylococcus aureus resistente alla meticillina (MRSA) nei pazienti "la cui cellulite è associata a trauma penetrante, evidenza di infezione da MRSA altrove, colonizzazione nasale con MRSA, uso di droghe iniettabili o SIRS".
La maggior parte dei pazienti con erisipela può essere dimessa a casa con antibiotici orali. La durata raccomandata della terapia antibiotica è di 5 giorni, ma il periodo può essere esteso a 10 giorni se l'infezione non migliora.
L'ospedalizzazione è raccomandata per il timore di infezione necrotizzante, per gli immunodepressi, per i pazienti con scarsa aderenza ai farmaci e al follow-up e per coloro il cui trattamento ambulatoriale sta fallendo.
Una revisione Cochrane pubblicata nel 2017 ha esaminato 5 studi che valutavano la prevenzione di episodi ricorrenti di cellulite ed erisipela. Hanno concluso che i pazienti sottoposti a trattamento preventivo con antibiotici, in particolare penicillina, avevano un rischio ridotto di futuri episodi del 69%.
In uno studio retrospettivo condotto a Praga, hanno scoperto che la benzatina penicillina G 1,2 MU una volta ogni 3 settimane era una profilassi efficace per l'erisipela ricorrente; tuttavia, non sono riusciti a concludere la durata appropriata necessaria del trattamento di profilassi. [6]
Le linee guida pratiche del 2014 per la diagnosi e la gestione delle infezioni della pelle e dei tessuti molli raccomandano penicillina orale o eritromicina due volte al giorno per 4-52 settimane o benzatina penicillina intramuscolare ogni 2-4 settimane nei pazienti che hanno 3-4 episodi di cellulite all'anno, nonostante i tentativi di trattare o controllare i fattori predisponenti.
Le infezioni gravi possono essere trattate con l'aggiunta di corticosteroidi. Altri trattamenti di supporto includono idratazione, impacchi freddi e paracetamolo per la febbre e l'elevazione degli arti.
Se ci sono prove di un ascesso o di una cancrena, è necessario un debridement chirurgico. Il ricovero è solitamente richiesto per neonati, anziani e individui immunodepressi.
Diagnosi differenziale
Esistono malattie che possono imitare l'erisipela [7] ; tutte si presentano con eritema, calore, edema e dolore.
Alcune delle diagnosi più gravi includono borsite settica, artrite settica, fascite necrotizzante, cellulite orbitale, trombosi venosa profonda, flegmasia cerulea dolens, tenosinovite flessoria e sindrome da shock tossico.
Le diagnosi meno gravi includono cellulite, ascesso, patereccio, gotta e paronichia.
Prognosi
In genere, la prognosi dell'erisipela è buona e può essere gestita in regime ambulatoriale. Risponde bene agli antibiotici orali.
Tuttavia, è necessario prestare particolare attenzione agli immunodepressi e a coloro che hanno una scarsa aderenza alla terapia farmacologica.
L'ospedalizzazione per antibiotici per via endovenosa è raccomandata nei casi gravi che colpiscono gli immunodepressi, i neonati e i pazienti più anziani. Si raccomandano inoltre un attento monitoraggio e osservazione per coloro che molto probabilmente non rispetteranno le istruzioni o non completeranno il ciclo di antibiotici per motivi psicologici o sociali.
Complicazioni
Le complicazioni dell'erisipela possono essere gravi ma raramente fatali. Alcune complicazioni locali includono la formazione di ascessi, scarlattina, polmonite, meningite, necrosi cutanea, porpora emorragica, tromboflebite e formazione bollosa.
È stato segnalato un caso di erisipela che ha portato a elefantiasi bilaterale degli arti inferiori e addominale secondaria all'erisipela. [8] Uno studio retrospettivo di 152 casi di erisipela ha valutato i fattori di rischio associati alle complicazioni locali.
Hanno riferito che precedenti antibiotici empirici e un aumento della VES al momento del ricovero erano fattori di rischio indipendenti per lo sviluppo di complicazioni locali dell'erisipela. [9]
La recidiva locale è segnalata nel 5-20% dei pazienti e può dare origine a cicatrici.
Deterrenza ed educazione del paziente
I pazienti devono indossare calze a compressione se l'estremità è interessata. In alcuni pazienti è necessaria una terapia antibiotica a lungo termine per la cura.
Migliorare i risultati del team sanitario
L'erisipela è comunemente riscontrata dal medico di base e dall'infermiere specializzato. Nella maggior parte dei casi la diagnosi è clinica, ma in caso di dubbi, il paziente deve essere indirizzato a un dermatologo. L'infezione risponde agli antibiotici e i pazienti sono solitamente gestiti come pazienti ambulatoriali.
L'ospedalizzazione è raccomandata per il timore di infezione necrotizzante, per gli immunodepressi, per i pazienti con scarsa aderenza ai farmaci e al follow-up e per coloro il cui trattamento ambulatoriale sta fallendo.
Un infermiere specializzato in malattie infettive o nella cura delle ferite dovrebbe seguire questi pazienti per garantire una guarigione. Coloro che si sottopongono a un intervento chirurgico per un ascesso o una cancrena potrebbero aver bisogno di cure a lungo termine per le ferite.
Il farmacista dovrebbe incoraggiare l'aderenza alla terapia farmacologica. Il team dovrebbe comunicare tra loro per garantire che il paziente risponda alla terapia.
I risultati per i pazienti con erisipela sono buoni fintanto che rimangono conformi al trattamento antibiotico. 10
Riferimenti
- Rath E, Skrede S, Mylvaganam H, Bruun T. Eziologia e caratteristiche cliniche della cellulite facciale: uno studio prospettico. Infect Dis (Lond). 2018 gennaio; 50(1):27-34. [PubMed]
- Karakonstantis S. È necessaria la copertura di S. aureus in caso di cellulite/erisipela? Una revisione della letteratura. Infezione. 2020 aprile; 48(2):183-191. [PubMed]
- Klotz C, Courjon J, Michelangeli C, Demonchy E, Ruimy R, Roger PM. L'aderenza alle linee guida antibiotiche per l'erisipela o la cellulite è associata a un esito favorevole. Eur J Clin Microbiol Infect Dis. 2019 aprile; 38(4): 703-709. [PubMed]
- Galli L, Venturini E, Bassi A, Gattinara GC, Chiappini E, Defilippi C, Diociaiuti A, Esposito S, Garazzino S, Giannattasio A, Krzysztofiak A, Latorre S, Lo Vecchio A, Marchisio P, Montagnani C, Nicolini G, Novelli A, Rossolini GM, Tersigni C, Villani A, El Hachem M, Neri I., Infettivo Pediatrico Italiano Società delle malattie. Società Italiana di Dermatologia Pediatrica. Infezioni batteriche comuni della pelle e dei tessuti molli acquisite in comunità nei bambini: un consenso intersocietario sul trattamento dell'impetigine, dell'ascesso e della cellulite. Clin Ther. 2019 marzo; 41(3):532-551.e17. [PubMed]
- Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJ, Gorbach SL, Hirschmann JV, Kaplan SL, Montoya JG, Wade JC., Infectious Diseases Society of America. Linee guida pratiche per la diagnosi e la gestione delle infezioni della pelle e dei tessuti molli: aggiornamento 2014 della Infectious Diseases Society of America. Clin Infect Dis. 2014 15 luglio; 59(2):e10-52. [PubMed]
- Rob F, Hercogová J. Profilassi con benzatina e penicillina G una volta ogni 3 settimane per l'erisipela ricorrente, uno studio retrospettivo su 132 pazienti. J Dermatolog Treat. 2018 febbraio; 29(1): 39-43. [PubMed]
- Blumberg G, Long B, Koyfman A. Mimici clinici: una revisione incentrata sulla medicina d'urgenza dei mimici della cellulite. J Emerg Med. 2017 ottobre; 53(4): 475-484. [PubMed]
- Yang YP, Huang WX, Zhong WX, Fu YM, He PA, Zhao G, Feng QM. Elefantiasi bilaterale degli arti inferiori e addominale dovuta a erisipela. Chin Med J (Engl). 2018 Apr 05; 131(7):873-874. [Articolo gratuito PMC] [PubMed]
- Titou H, Ebongo C, Bouati E, Boui M. Fattori di rischio associati a complicazioni locali dell'erisipela: uno studio retrospettivo di 152 casi. Pan Afr Med J. 2017; 26:66. [Articolo gratuito PMC] [PubMed]
- Dalal A, Eskin-Schwartz M, Mimouni D, Ray S, Days W, Hodak E, Leibovici L, Paul M. Interventi per la prevenzione dell'erisipela ricorrente e della cellulite. Cochrane Database Syst Rev. 2017 20 giugno; 6(6): CD009758. [Articolo gratuito PMC] [PubMed]